O que é
Tumor maligno que se forma nas células chamadas hepatócitos do seu fígado. Por isso o nome hepatocarcinoma ou carcinoma hepatocelular.

Causa
O mais comum é em pacientes com cirrose. De 1 a 6% dos pacientes com cirrose apresentam o hepatocarcinoma anualmente. Aproximadamente 15 a 20% dos pacientes com hepatocarcinoma não possuem fatores de risco para desenvolver hepatocarcinoma.
Fatores de Risco
O principal fator que causa o hepatocarcinoma é a cirrose. Pacientes com hepatite B, hepatite C, e história de uso excessivo de bebida alcoólica. Outras doenças que parecem aumentar a sua incidência são o diabetes e a obesidade. Exposição a toxinas como a aflotoxina (toxina produzida pelo fungo Aspergillus flavus), o dióxido de tório também estão documentados. Os usos de anabolizantes e de estrogênio são possíveis carcinógenos. Não é provado que o uso de anticoncepcional e o hábito de fumar estejam relacionados. Não é uma doença hereditária, exceto em casos de hemocromatose hereditária. Mais comum em pacientes asiáticos, seguidos de negros americanos e brancos. É 2 a 3 vezes mais comum em homens.
Incidência
Acontecem em 3 de cada 100.000 pessoas. Afeta aproximadamente meio milhão de pessoas por ano no mundo. A incidência mundial tem aumentado por causas indeterminadas.
Sintomas
A grande maioria dos pacientes não possui sintomas nos estágios iniciais. Os sintomas mais frequentes são perda de peso, perda do apetite, fraqueza, dor na região do fígado. Os sintomas de cirrose muitas vezes estão presentes, e inclui amarelão da pele e dos olhos (icterícia), aumento do volume das mamas (ginecomastia), aumento do volume e de água na barriga (ascite), urina escura (colúria) e fezes claras (acolia).
Diagnóstico
O diagnóstico muitas vezes é feito através de exames de rotina, principalmente em pacientes que estão em acompanhamento por algum tipo de hepatite ou cirrose.
Exames de Sangue: Alterações de exames da função do fígado podem ser encontradas, assim como anemia discreta (50% dos casos) e aumento de alfa-fetoproteína do sangue.
Endoscopia: não visualiza o tumor, mas o paciente pode apresentar varizes de esôfago devido à cirrose.
Ecografia: pode diagnosticar em 80 a 90% dos casos. Pode não diagnosticar em tumores pequenos (< 2cm), ou em tumores pequenos e espalhados pelo fígado (multifocal).
Tomografia e ou Ressonância: comumente são indicadas quando existe uma suspeita de tumor pela ecografia. Pode mostrar lesões maiores do que 0,5 cm. A tomografia ou a ressonância do abdômen auxiliam a determinar o tamanho e a localização do tumor, se o tumor se espalhou para outros órgãos, ou se o tumor é metastático, ou seja, tem origem em outros órgãos. Permite avaliar a saúde do restante do fígado. O seu médico irá determinar qual exame a ser solicitado.

Biópsia do Tumor: Não é indicada de rotina quando não há dúvida do diagnóstico. Pode espalhar tumor em 1% dos casos. Em pacientes com cirrose aumenta o risco de sangramento. Quando indicada, é realizada de forma percutânea, ou seja, uma agulha é introduzida pela pele até chegar ao tumor. A necessidade de fazer a biópsia através de cirurgia é infrequente em serviços especializados.
Outros exames: a tomografia de tórax e a cintilografia óssea são solicitadas para excluir metástases pulmonares e ósseas, respectivamente.
Complicações: A maioria das complicações dos pacientes com hepatocarcinoma são decorrentes da cirrose, e não do tumor em si. O tumor pode apresentar sangramento.
Complicações
A maioria das complicações dos pacientes com hepatocarcinoma são decorrentes da cirrose, e não do tumor em si. O tumor pode apresentar sangramento.
Tratamento
O objetivo do tratamento é eliminar completamente o tumor. Quando isto não é possível, o tratamento tem como objetivo evitar que ele cresça ou se espalhe. Os tratamentos com potencial de cura são a cirurgia com a retirada do tumor, o transplante de fígado e a ablação (queimar o tumor). Quimioterapia e radioterapia convencionais não apresentam bons resultados no tratamento. A melhor forma de tratamento depende da situação de cada paciente. Fatores como idade, número de tumores, presença de cirrose, estado de saúde geral, presença de metástases e o desejo do paciente sempre são considerados. A experiência e os recursos da equipe médica também influenciam a forma de tratamento.

Cirurgia para remover o tumor: É o tratamento de escolha em pacientes que não possuem cirrose. Em pacientes com cirrose não avançada, pode ser indicado o tratamento cirúrgico. Consiste em retirar o tumor através de cirurgia aberta (convencional) ou de cirurgia laparoscópica, com uma pequena porção de tecido normal em volta do tumor.
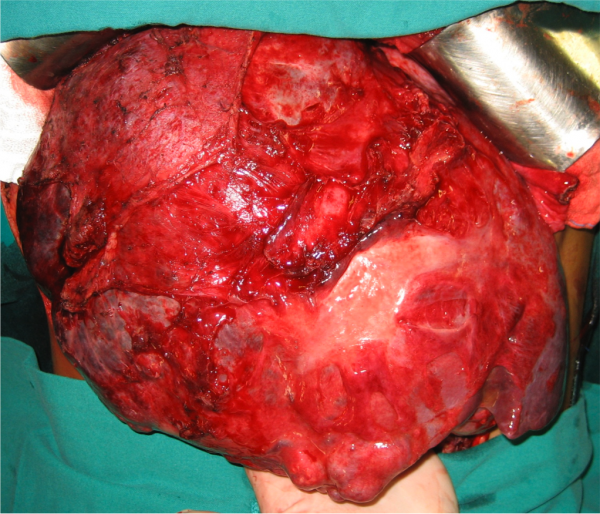
Transplante de Fígado: Durante o transplante o seu fígado doente é retirado completamente e um novo fígado proveniente de um doador é colocado. É o tratamento de escolha na maioria dos pacientes com cirrose. O transplante permite retirar o fígado doente, com cirrose, que possui uma predisposição a formar novos tumores, e ao mesmo tempo, tratar o tumor do paciente. Infelizmente, nem todos os pacientes podem ser transplantados, e isto é definido por uma lei brasileira (Portaria nº 1.160, de 29 de maio de 2006). Pacientes com um único hepatocarcinoma de até 5 cm, ou até 3 tumores, sendo que nenhum maior do que 3 cm, podem ser transplantados.
Ablação: Existem vários métodos de destruir o tumor através de ablação. São realizadas por profissionais que possuem a capacidade de introduzir uma agulha no meio do tumor, de forma precisa, guiados por ecografia ou tomografia. A ablação pode ser realizada de forma percutânea (pela pele), cirurgia convencional ou por cirurgia laparoscópica.
Para a ablação, podem ser utilizados métodos químicos (como o álcool) ou métodos físicos (como a radiofrequência, crioablação e micro-ondas). A injeção de álcool no tumor pode ser utilizada em lesões pequenas (< 3 cm), mas esta forma de tratamento tem sido substituída por outras terapias de ablação. A radioablação é utilizada em pacientes com tumores menores do que 5 cm (o ideal é menor que 3 cm), e consiste em destruir o tumor através de uma corrente de energia elétrica. A crioablação é semelhante à radioablação, e consiste em destruir o tumor através da injeção de nitrogênio líquido. As complicações das ablações podem incluir dor, sangramento, e disseminação do tumor no trajeto da agulha (1%).

Quimioembolização: A quimioembolização é um método de tratamento localizado que consiste na combinação de dois tipos de terapia: a embolização e a quimioterapia. Consiste na injeção de agente quimioterápico diretamente no tumor, através da artéria que nutre o tumor, seguido de oclusão deste vaso sanguíneo para que não chegue mais sangue no tumor, e assim evitar o seu crescimento. A sua artéria femoral (na virilha) é puncionada e um cateter é colocado. Este cateter é direcionado para realizar um mapeamento das artérias que nutrem o seu fígado. Em seguida o cateter é direcionado para a artéria que nutre o tumor. Em seguida é administrada doses concentradas de um quimioterápico (medicação de quimioterapia) seguido de oclusão do vaso sanguíneo que nutre o tumor. Dentre as complicações incluem dor, falência hepática, abscesso no fígado.

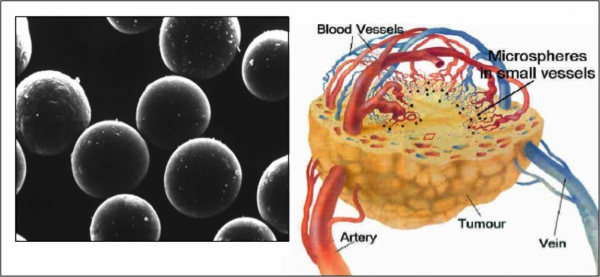
Radioembolização: Consiste em utilizar radioterapia seletiva, administrada por via intra-arterial (na artéria que nutre o tumor). São administradas milhões de pequenas esferas radioativas, designadas microesferas, diretamente no tumor, com o objetivo de destruir e diminuir o tamanho do tumor. Pode ser utilizada em pacientes não elegíveis para remoção cirúrgica. Os efeitos colaterais incluem fatiga, náusea e vômitos.
Clínico: Atualmente existe uma medicação chamada sorafenibe, que interfere na habilidade do tumor de formar novos vasos. O sorafenibe é capaz de diminuir ou parar o crescimento do tumor por poucos meses a mais do que em pacientes sem tratamento. Infelizmente não possibilita a cura. Em pacientes cirróticos, o tratamento das complicações da cirrose são de extrema importância, visto que muitos pacientes vão a óbito devido a estas complicações, e não pelo tumor em si.
Radioterapia Convencional: Não é utilizada de rotina no tratamento de hepatocarcinoma.
Prognóstico
A chance de cura depende de vários fatores. Dentre estes fatores destacam-se se o câncer foi diagnosticado em uma fase inicial, o grau de comprometimento do fígado por cirrose, e a forma de tratamento que é realizado.
Em paciente que não possuem cirrose, a cirurgia tem o objetivo de cura. Em pacientes cirróticos com tumores menores que 2 cm, a sobrevida em 5 anos pode chegar a 70 a 80% dos casos. Infelizmente a grande maioria dos pacientes (90%) são diagnosticados com tumores avançados, possuindo uma chance de estar vivo em cinco anos de 6%, e um tempo médio de vida de 7 a 8 meses.
Como evitar
O ideal é evitar os riscos de vir a ter cirrose, pois aumenta o risco de ter câncer de fígado.
Evitar bebida alcoólica em excesso e por muito tempo. Consumos diários em torno de 20 – 40 gramas de álcool em mulheres e 80 gramas em homens (uma taça de vinho = 20g; uma garrafa de cerveja = 25g; uma dose de destilado = 60g) podem levar a cirrose em 10 anos. Pacientes com cirrose devem realizar uma ecografia ou outro exame de imagem do fígado anualmente.
Mantenha o seu peso, faça atividade física diária e se alimente de forma nutritiva. A esteatohepatite é um fator de risco para desenvolver cirrose e hepatocarcinoma.
Vacinação para hepatite B é recomendada em todos os profissionais da área da saúde e em pacientes com hábitos de risco de adquirir a hepatite B. A vacina já faz parte do calendário de vacinação infantil.
Não existe vacina para hepatite C. As suas formas de transmissão são através de via sexual e via sanguínea. As formas de evitar hepatite C são: Utilizar preservativos durante as relações sexuais, não utilizar e compartilhar seringas para drogas injetáveis, quando for realizar tatuagens e piercings procurar serviços confiáveis que possuem material estéril e descartável, evitar utilizar material de manicure que não seja o seu próprio.
Pacientes com cirrose, de qualquer etiologia, devem realizar exames de imagem (ecografia, etc.) a cada 6 meses / 1 ano.
